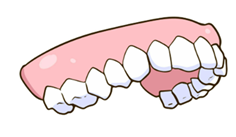
「入れ歯がカパカパになってしまって…」
70代女性のJさん。
上の総入れ歯が、口を開けると簡単に外れて落っこちてしまいます。
他院で作製された入れ歯はもう長年使っていて、それまでずっと調子よく食事も何でもできていました。
それが最近になってカパカパになってしまったそう。
外れる原因は明らかでした。
入れ歯を見れば一目でわかります。
入れ歯のひだり奥歯の、更に奥に直径5ミリ大の穴が開いているから。
それではプラスチックの材料で穴を埋めれば治るかというと、もちろんそれで解決できることもあるのですが今回はそうではありませんでした。
なぜなら穴が開く原因があったからです。
その原因を解決しないと穴を埋めても解決しません。
そもそも今回の症例では初回の診察では穴を埋める修理をできませんでした。
なぜその位置に穴が開いたかというと下の歯がぶつかっているから。
Jさん自身の噛む力で入れ歯に穴を開けてしまっているのでした。
ですから穴を埋める前に、ちょっとまわり道が必要です。
たとえば通常、入れ歯を作る際は上下の模型を元に作るので、そんな風に下の歯と上の入れ歯の奥がぶつかることはありません。
今回の入れ歯も長年不自由なく使っていたことからもわかるように、保険治療の作品で出来の良い入れ歯です。
ですが長年使っているうちに上の入れ歯の奥歯が大幅にすり減っていました。
上の入れ歯の人工歯はプラスチック製です。
いっぽう下の歯は全部自分の歯がそろっているのですがセラミックのかぶせものが施されていました。
セラミックとは要するに洗面台などに用いられる、まっ白な素材です。
変色しにくく硬くて丈夫な大変優れた材料なので口の中でかぶせもの、とくに高額な自費治療において好んで用いられます。
確かに虫歯や乱れた歯並びが、パッとかぶせてまっ白な歯並びが回復するのは芸術的で感動ものなのですが、絵画や彫刻など他の芸術作品と違って完成したら終わり、ではありません。
完成してからも
・食事や歯ぎしりなどで体重と同じかそれ以上の力が加わり続ける
・唾液で満たされた常に湿度100パーセントの中にいる
・虫歯や歯周病など細菌の侵食を受け続ける
そんな過酷な環境下に置かれる芸術作品などありません。
ピカソの絵をそんな環境に置いたら一瞬でボロボロになって消えてなくなるでしょう。
下の歯のセラミックは欠けも揺れもなく形を保っています。
この治療を行なった先生は優れた腕前をお持ちだったのでしょう。
しかし今回はその優れたセラミックのかぶせものが上の総入れ歯に不調を起こしている原因だった。
下のセラミックの歯が硬すぎるゆえに上の入れ歯の咬み合わせをすり減らしてしまい、奥歯の咬み合わせが全体に低くなっています。
そのせいで上の入れ歯、奥歯の更に奥が下の歯とぶつかって穴を開けてしまっていました。
入れ歯を作った当時には、そんなぶつかりはなかったはずです。
入れ歯の奥歯を見ても、すり減って山も谷も溝もなくなってツルツルな板状になってしまっています。
そこで今回は上の入れ歯、奥歯の咬み合わせを高くする修理を行なうことにしました。
入れ歯の両側臼歯部に、歯科用のワックスを熱で軽く軟化して貼りつけます。
その入れ歯を口の中に入れて噛んでもらいます。
こうするとワックス一枚分、約1.5ミリ咬み合わせが高くなるわけです。
念のため咬み合わせが高くなって大丈夫か確認します。
確認、とは患者さんに直接聞くことです。

歯が抜けても保険治療で入れ歯に増歯修理
「あっ、これは調子いいですよ」
Jさんは即答。
咬み合わせの高さの決定は実は数値的な裏づけはありません。
患者さんの主観が大事。
仮にここで
「いや~、高すぎて違和感すごくてムリムリ」
とかになるようだったら、やめたほうが無難です。
もっとも低すぎる咬み合わせを高くする分には不評の声は少ないものです。
とはいうものの、1回の治療で高くする範囲はワックス1枚分、1.5ミリがせいぜいです。
3ミリとか高くすると変化が大きすぎて、かえって悪化してしまいます。
やはり人の体とは絶妙なバランスで成り立っています。
その辺りは細心の注意が必要です。
とにかく1.5ミリの高さアップは良さそうです。
そこでワックスで高くした咬み合わせに決定。
次にワックスを片側ずつ取り除いて歯科用プラスチックに置きかえることで咬み合わせを高くすることができました。
簡単な工程ではあるものの治療に30分ほどお時間をいただきます。
これで一週間、様子を見ていただくことにします。
…一週間後、思わぬ反響をいただきました。
・胃炎が治った
・口角炎が治った
・何でも食べられるようになった
・とくに葉っぱものが噛めるようになった
1.5ミリの違いが体調に大きく影響を与えたようです。
こうしてみると歯科治療というのは命に、生活に直結していることを目の当たりにします。
今後とも人の生活に、生命にたずさわる為に、より技術を磨いていこうと気持ちを新たにしました。
Jさんの入れ歯の咬み合わせを高くする治療は2回の通院でした。保険治療3割負担で費用は総額約5,000円でした(症状などにより費用は変わります)。

入れ歯に歯科専用の入れ歯安定剤を貼る治療の費用は保険治療3割負担の方で総額約2,000~4,000円
ところで上の入れ歯に開いている穴のことですが…実は今回の咬み合わせを高くする修理だけでは高さが不十分で、穴を埋めることができませんでした。
噛んでもらうとまだ穴の部分に下の歯がくい込んでいるのです。
総入れ歯とは唾液を介することで顎の粘膜と入れ歯との間を真空状態にして維持安定を図るもの。
穴など開いていたら真空状態が作れないので入れ歯の安定が悪くなります。
ですから穴は何としても埋めたいところです。
穴を埋めるためにはもう一回、上の入れ歯の咬み合わせを高くする修理を行なうことで下の歯がぶつからないようにできる可能性はあります。
しかしその、もう一回咬み合わせを高くする修理は今回は見送りました。
なぜなら前回の咬み合わせを高くする修理によって入れ歯の状況が大変良くなったからです。
咬み合わせを全体に高くする治療というのは体にとって大きな変化です。
仮に生えている天然歯に対して同じように全体の高さを変えるなどのことをしたら高い確率で顎関節症の症状が出ます。
歯を10本とか、たくさん削ってかぶせものを着けたら
謎のめまいを起こした
アゴが痛い
全く噛めない
手足に痺れが出る
などの不定愁訴と呼ばれる重篤な症状を起こすことがあります。
だから天然歯では、ほとんどできない治療です。
いっぽう入れ歯ではこのような大胆な変化を与えることが可能です。
とはいえ、ではもう一回咬み合わせを高くする修理をすれば、もっと良くなるかというと…
そんなことはありません。
以前に同じような経緯で二回、咬み合わせを高くする修理を行なったところ
「前回の方が良かった。かえって入れ歯が不安定になってしまった」
そんな事になってしまった苦い経験があります。
ですから一回咬み合わせを高くする修理を行なって症状が改善したので、穴が開いているのは仕方ないとして様子を見ることにしました。
入れ歯と歯グキの適合が良いので、穴が開いていても真空状態が保てているのかも知れませんね。
何がなんでも穴を埋めて真空状態を作ることに固執すると、かえって悪くしてしまうことがあります。
ですから長い目で見て経過を追いつつまた必要ならば、たとえば再びすり減ったとかいうことがあれば再び咬み合わせを高くする対応をするなどを行なう方針を患者さんと確認して治療終了になりました。
歯科治療とは時として、そのような柔軟な対応が求められます。
これからも頭をフル回転させてがんばります。
【関連記事】→入れ歯がゆるい「Q.上の入れ歯が落ちる、下の入れ歯が浮くなど、長年使用している入れ歯が最近外れやすくなって困っています。治療できますか?」