杉並区西荻窪で入れ歯治療を数多く手がける
いとう歯科医院の伊藤高史です。
「自費治療の金属床入れ歯の方が調整しやすいんです」
「自費治療の金属床入れ歯の方が修理が簡単なんです」
「自費治療のノンクラスプ入れ歯の方が歯とよく合います」
歯医者からそう力説された60代女性のNさん。
そーかなー?
と素人ながら疑問を持ったと言います。
もっとも歯医者じゃないあなたでも、そのような「イヤな予感」「勘」「なんとなく見えるヘンなオーラ」みたいなものは大切にしてください。
だいたい当たります。
「でも言い返せないですからねえ…」
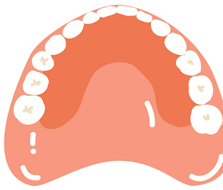
渋々ながら30万円で作製された自費治療の下の部分入れ歯。
フレームに金属を多用して、歯に引っかけて入れ歯を維持する金属バネの代わりにシリコンの構造物を引っかけるというもの。
完成したものの、ひだり下の歯グキが痛くてしょうがない。入れ歯を入れて食事ができません。
またシリコンの構造物と歯が合ってなくて食事中に入れ歯が簡単に外れて食べものが入れ歯と歯グキの間に挟まってしまう。
これも痛くてツラい。
しかし当の歯医者は
「この入れ歯はこれ以上は調整できません」
の一点張り。
・調整しやすい
・修理が簡単
・歯とよく合う
の話はどこへ行ってしまったの?
それで困ったNさんは当院へいらっしゃいました。
定期的な入れ歯調整メンテナンス。費用は保険治療3割負担の方で総額約2,000~3,000円

まずは痛みを取り除くことから。
ひだり下の歯グキには直径5ミリほどの大きな傷ができていました。
これは入れ歯の余計な角や出っ張りが歯グキを傷つけて起こす症状です。
治療法としては歯グキを傷つけている入れ歯の余計な角や出っ張りを削って歯グキに当たらないようにすること。
単純明快です。
しかし今回のNさんの入れ歯は安易にそのような治療を許さない事情がありました。
それはシリコンの構造物です。
歯グキに当たっていたのがシリコンの構造物だったのです。
下手に削ると構造物が壊れてしまいます。
だからノンクラスプ入れ歯はお勧めできないと当院では力説しています。
後から何かが起こった時に、その構造がいちいち足を引っ張るからです。
そのような説明をしながらシリコンの構造物を細心の注意を払って最低限度の削合をして、傷口の入れ歯が当たらないようにしました。
「あらっ、痛くない!」
Nさんは笑顔で答えてくださいました。
1週間後に様子をうかがうと痛くなくなったおかげで、ゆっくりながら食事できるようになったとのことです。
ゆっくりながら、は何故かというと入れ歯がユルいからです。
ユルい原因はシリコンの構造物です。
歯とシリコンの構造物が全く合っていません。
Nさんが舌を動かすと、それだけで入れ歯はパカッと外れてしまいます。
こればかりは、どうしようもありません。
ノンクラスプ入れ歯のシリコンの構造物の致命的な欠点です。
後から調整は一切できない。
金属バネならば、ゆるくなったらプライヤーでギュッと締めれば維持力は復活します。
ゆるい部分入れ歯のもっとも簡単な調整の一つです。
そして効果は絶大です。
しかしその効果絶大な治療を封じられてしまっては、どうしようもありません。
ノンクラスプ入れ歯、シリコン入れ歯、商品名もたくさんありますが、宣伝で言うほどは合わないものです。
結局は入れ歯のウラ、歯グキと接する面に歯科専用の入れ歯安定材ティッシュコンディショナーを貼ることにしました。
歯で維持することができないので、せめて歯グキと入れ歯を合わせようという策です。
根本的な解決にはならないものの、やらないよりはマシ。
ただティッシュコンディショナーを貼るのに、今度は金属床が足を引っ張ります。
ティッシュコンディショナーはプラスチックとは接着しますが金属やシリコンとはくっつかないからです。
以前にシリコンを全面に貼られた入れ歯にティッシュコンディショナーを貼るのを試したこともありますが、なんと一日も持たずにハガれてしまいました。
そのようなことを説明しつつ、少ないプラスチック面に接着して効果を発揮すればとの思いで貼ってみます。
…
やらないよりは、ずっと良い。
というNさんの感想。
とはいうものの相変わらず入れ歯は維持してくれません。
舌を動かすと入れ歯がフワッと浮いてしまいます。
ただ歯グキとの適合が良くなることで使い良くなることがあります。
そこで再び様子を見ていただくことに。
後日に様子をうかがうと
「まあ、外れやすさはあるんですけど」
と言いつつも、よく合って使いやすい、食事も快適にできるようになったとのこと。
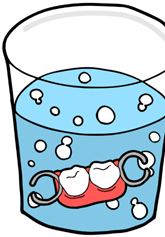
入れ歯を新しく作る型取り、模型作製まで行なって備えていたのですが、結局は作らずに、修理した金属床入れ歯をそのまま使ってみることになりました。
保険治療で入れ歯の金属バネが折れたのを修理
仮に新しく作る入れ歯が金属床入れ歯やシリコン入れ歯などの自費治療の作品だったら、多くの歯科医院だったら有無を言わさず新しい入れ歯を作っていたはずです。
なぜなら作ることで大金が歯医者の手に入るからです。
逆に作らなかったら儲けはゼロ。
歯科治療とは医療です。
歯科でない医療の世界では「利ザヤが大きいから」というふざけた理由で手術する医師などは、ほぼいません。
「利ザヤが大きいから」というふざけた理由で高額な入れ歯を作ったりインプラント入れたりするのは歯科ならではの光景です。
修理した入れ歯がよく合っているならば無理やり新しく入れ歯を作るのはリスク、害でしかありません。
しかし私でも自費治療入れ歯で仮に百万円入るかゼロか、と言われたらリスク、害とわかっていても大金の誘惑に勝てる気がしません。
だって人間だもの。
でも仮に新しく入れ歯を作るとしても保険治療ならば総額1~2万円程度のものです。
お金に目がくらむことなく新しく作る、作らないの判断ができます。
それからずっと様子を見ていますが結局は半年に一度ほどの調整だけで過ごしています。
あとは残っている歯が大事です。
歯が抜けた時に、抜けた部分を入れ歯にプラスチック製人工歯を継ぎ足す「増歯修理」が保険治療のプラスチック製入れ歯なら簡単にできるのですが自費治療のシリコン入れ歯では一切できません。
そんな致命的な欠点もあるので半年に一度、歯石除去とブラッシング指導を続けています。
比較的若い方なので今すぐ歯が抜けることはありません。
歯が抜けた時に入れ歯を作り直すのは必要となりますが、定期的な歯周治療と入れ歯の経過観察で長期的に変化させないことを主な目的として治療を続けているところです。
もう一つNさんは気にしていることがありました。
それは上の部分入れ歯です。
ひだり上の前から1から3番目の前歯が、キレイなセラミックのかぶせものが装着されています。
いっぽう、みぎ上の1から3番目までは入れ歯です。
その入れ歯の前歯が明らかに3ミリほども短くて、笑ったときにひだり上は歯の先端2~3ミリほどがキレイに見えるのですが、みぎ上はくちびるがかぶってしまって歯が見えません。
ちょっとアンバランスな歯並びです。
このような症例こそ、保険治療で入れ歯修理の出番。
上の入れ歯は一般的な保険治療で作製されたプラスチック製です。
人工歯もプラスチック製なので修理は可能。
ところで前歯3本分の修理というとバカ正直に3本全部やりがちではあります。
しかし実は今回は一番前の歯、一本だけ修理しました。
セラミックでできたひだり上1番と入れ歯のみぎ上1番との高さの差が見た目の違和感の原因だからです。
だからまず入れ歯のみぎ上1番だけに歯科用プラスチックを盛り足して、ひだり上1番と歯の高さを合わせました。
横の2番3番は短いことは確かなのですが見た目の影響は少ないです。
もっとも見た目とは患者さんの主観ではあります。
患者さんの意見が大事なのは言うまでもないことです。
鏡で新しい歯並びを見たNさんは
「あっ、これなら良さそうですね」
と笑顔で答えてくださいました。
もっとも後から修理した歯は変色しやすかったり壊れやすかったりします。
だからいつまで使えるか長持ちするかと言われると、そうは言えません。
新しく上の入れ歯を作るときも同じようにひだり側と歯の高さを合わせた入れ歯を作れば良いとわかりました。
いきなり新しく作ろうとすると、どのような設計にすれば良いのか分からないまま作ることになります。
入れ歯を修理調整を繰り返すことで、その入れ歯のクセや患者さんの趣向を把握できます。
そうすることによって入れ歯を新しく作るときに、より成功の確率が上がります。
「痛いのを何とかしてほしい」
「入れ歯がゆるいのを何とかしてほしい」
「見た目の違和感を何とかしてほしい」
そんな困ったことへの対応は迅速である必要があります。
もっとも今後どうするか、という話については年月経って状況も変わってきたりします。
情報や治療経験が不足したまま突き進むのは失敗の元。
だからあまり性急な変化は避けて、じっくり取り組むことが必要です。
【関連記事】→保険?自費?入れ歯にかかるお金について「Q.高い素材の高額な入れ歯を勧められるのではないかと心配です。大丈夫でしょうか?」